The Future of End-of-Life Care Policy in Hong Kong
香港的生命倫理教育足夠嗎 —— 以基因編輯為例 (信報「生命倫理線」專欄 12.12.2022)

2018年國內生物科技學者賀建奎發表的全球首例基因編輯嬰兒案例令世界嘩然,他被調查後接受了法律懲處。這宗事件在3年疫情底下已經淡出,再也不見討論。近日香港防疫措施放寬,堂食人數的限制鬆綁,終於可以與舊同學敘舊,席間談起賀建奎基因編輯嬰兒事件。這次組合是大學本科的同學,當年都是修讀與生物或生物科技相關的主科。老友們的反應令我想到香港的生命倫理教育。 重溫一下事件,賀建奎當日自辯說,為人工受孕形成的胚胎進行基因編輯,目的是令嬰兒出生後即能天然對愛滋病有免疫力,因為參與研究的夫婦中,丈夫是曾感染愛滋病(已受藥物治療,女方則沒有受感染)。這被包裝為預防性的干預。最少有七對接受不育治療的夫婦參加試驗,最少一位女士成功受孕並誕下雙胞胎。 飯桌上的議論很熱鬧。老友A︰「梗係好有問題啦!完全有違倫理道德…」老友B︰「基因編輯對嬰兒長遠嘅影響係點都未知,咁對個BB來講太大風險喇!」老友C︰「成個protocol(實驗方案)都唔知可唔可信,都未verify(受驗證)…」。 我聽了,想進而了解一班理科及科學出身的朋友是如何了解當中的倫理問題,和根本的關注。同學當中有人繼續做科研,有在科技公司或院校工作的,也有完全脫離了科研界。當年倫理科在大學未普及,要接觸倫理學可能要從哲學系選修學分。這一晚的討論集中在技術性層面,包括真確性及新科技帶來的未知(uncertainties)及不安感。 技術性規範之外 有興趣討論其實是好開始,討論有助更深入了解。新技術用於人體前,當然要有扎實的基礎研究及數據支持,才可以在臨床測試。生物科技用於健康範圍聽上去一定是好事,但魯莽急進的話很快便會遇到「瓶頸位」︰如果風險未知,訂立研究規範是可以解決部份問題,但技術性規範之外,要問還有什麼需要討論?另一方面,過於嚴苛的規範也會令科技發展停滯不前。 本文並不嘗試解構基因編輯技術的所有難題,但整個事件其實有很多盲點及值得關注的地方。現時基因編輯的目標只限於改變體細胞(somatic cells)而非配子(gametes),而且改變不會被遺傳的,改變固然會有局限性。上述研究指編輯後的改變可以遺傳到下一代,成功的話會對根治遺傳病立下強大基礎。 先不評論為何基因編輯會用於胚胎上或該研究是否有受足夠的監察,問題如那七對接受不育治療的夫婦對基因編輯技術了解嗎?他們對自己及嬰兒成為實驗品知情嗎?事件當中有脅迫成份嗎?未成為嬰兒前的胚胎細胞已被編輯,嬰兒本身有權利嗎?研究指胚胎中有細胞來自曾感染愛滋病的人體,在整個研究仍存很多未知數時用其受孕,甚至孕育成嬰兒是否恰當?嬰兒誕生後,如何證明她們對愛滋病有免疫力?最後一點顯然難以證明,卻是至為重要的道德考量。 近期也接受了一群學生訪問,無獨有偶,他們也是探討基因編輯技術,希望透過了解不同受訪者對基因編輯技術的看法以完成一份功課。言談間我反問他們對倫理的一些看法,大意是指新技術如果已達應用層面,如何處理公平問題,及當事人是否應該有選擇。 多角度思考減盲點 學生很直接的回答以生命倫理學的原則主義(principlism)4大支柱,即以尊重自主(respect for autonomy)、無傷害(nonmaleficence)、行善(beneficence)和公平(justice)原則作考量基礎,覺得「自主」是十分重要。那麼是否只要夫婦自主同意編輯胚胎的基因就沒有倫理問題?我們的話題移到接種流感疫苗是否純是個人選擇。我問他們,如果當事人是在醫院工作的醫護呢?也是以自主為首要考慮嗎?我說如果醫護受感染了,除了令人手不足百上加斤,更會有機會傳染病人!於是同學們明白他們的第一反應有盲點。多角度的考慮是必要的。 以上兩組對話實相似的地方,也反映個人成長、道德及價值觀如何影響倫理討論。令我想到兩個問題︰現今社會人與人之間的關係以至倫理討論是否傾向以個人出發? 其次,香港的教育是否夠闊夠深,令學生有足夠能力及視野去討論生命倫理(尤其醫學倫理)的問題?除了在大學,生命倫理教育可以更早開始嗎? 現代生命倫理問題多樣化,已經不單關乎個體的生老病死問題,當涉及群體,由誰決定、是否自主也會有矛盾點。如果欠缺系統性倫理教育,對生命倫理沒有基本理解,討論就很難,有機會變得情緒化。倫理教育及討論可以帶領大家多角度思考,而不是在公式下找答案,大前提是要認識何為「多角度」。個人價值觀、社會文化、宗教信仰等會影響大家對同一件事的理解,但倫理的考量不能止於「相對主義」,了解多元的觀點與角度只是討論的起點。 2009年推行的高中「通識教育科」現已被「公民與社會發展科」取代,2024年入大學的學生在高中已不必修通識教育科。有朋友說,12年免費教育中其實一直有倫理教育。 回想筆者小學年代也有社會、常識科,但涵蓋範圍極之有限。我們在科技日新月異的社會中,政府正大力推動生物醫學科技,實在應該想想,本地倫理教育尤其是生命倫理教育,是否需要完整和前瞻的檢討,尋求進步空間。
The 2022 Middle East and Africa Summit – Meeting the Need for Equitable and Inclusive Biomedical Research Around the Globe (organized by Milken Institute)

Date: 18 November 2022 (Friday) Time: 11:15 a.m. – 12:15 p.m. (GST) Venue: Abu Dhabi Rosewood Programme Details: https://milkeninstitute.org/events/mea-summit-2022/program Speakers: Asma Al Mannaei, Executive Director, Research and Innovation Centre, Department of Health, Abu Dhabi Roger Chung, Co-Director, CUHK Centre for Bioethics; Associate Professor, JC School of Public Health and Primary Care, CUHK Edward Cupler, Executive Director, King Faisal Specialist […]
公民應為入境隔離付代價嗎? (信報「生命倫理線」專欄 14.11.2022)

「後疫情時代」是否已經到來尚未有全球共識,各國已陸續全面開放國境,但港澳臺地區仍然維持相對嚴格的入境隔離政策。為了遵守這些政策,各地區公民需要付出不同程度的代價。例如香港居民從外地入境後要遵守「0+3」的隔離規定,雖然比之前已放寬,且毋須支付酒店隔離費用,但香港居民為此付出的代價仍然明顯:他們在3天醫學觀察期間的行動自由仍然受到頗大限制。澳門居民從外地入境之後付出的代價就更巨大,需要強制隔離在酒店5天,每日的酒店隔離費用動輒上千元。對此,本文想要表達一個觀點:香港做法雖然比澳門寬鬆,而且展示了復常決心,但仍然可以商榷。論證如下: 第一,任何國家的公民都有入境自由的權利,而隔離政策妨礙了公民行使這種自由。 第二,在兩害相權取其輕的原則下,只有為保護比入境自由更加重要的權利才能犧牲公民入境自由。 第三,政府有義務為那些犧牲自己權利的公民提供合適補償。 第四,在未能提供補償的情況下,還要求失去入境自由的公民付出額外的代價,難以合理化。 入境自由與入境隔離 公民具有入境自由是一項天然且自明的權利。根據《世界人權宣言》第十三條:每個人有權離開他自己的國家,也有權返回自己的國家。《中華人民共和國香港特別行政區基本法》第三十一條規定:香港居民有旅行和出入境的自由。《中華人民共和國澳門特別行政區基本法》第三十三條也規定:澳門居民有旅行和出入境的自由。入境自由不僅是基本人權,而且是一項受到各地法律普遍認可的權利。 可是,入境隔離政策無疑阻礙了公民的入境自由。因為有了入境隔離政策後,公民便不能自由進入國境。在最近放寬政策之前,他們在入境前要做核酸測試,要承受航班「熔斷」而導致的貴價機票,昂貴機票與酒店隔離費用帶來的財務負擔又構成入境自由的障礙。即使已經放寬規定,各種防疫政策仍然削弱公民的行動自由,入境後頻密的自我快測和核酸檢測依然做成負擔,沒有居所的香港居民從外地返港依然要負擔酒店隔離費用來完成醫學監察。 2. 入境自由與公共衛生 儘管入境隔離政策妨礙了公民入境自由,但從公共衛生角度看,入境隔離政策又很多時候可以得到辯護。因為入境隔離有助保護公民更加重要的權利,譬如生命權。由於病毒有潛伏期,在疫情期間,如果放任染疫者在社區自由行動,那將構成在社區爆發的風險,危害公眾生命及健康安全。失去生命明顯比失去入境自由要嚴重。所以,在兩害相權取其輕原則下,我們寧願犧牲公民入境自由也要保護他們的生命安全。這樣的論證經常有效,但它的有效性則必須建立在以下兩個前提之下: 第一,並非任何健康權利都可以凌駕在入境自由權之上。誠然,在疫情嚴峻且致命時,犧牲一部分公民的入境自由來保護其他公民的生命權,可以說是生死攸關。但是,在生命權之外,是否其他所有的健康權利都比入境自由權重要呢?例如,是否可以犧牲公民的入境自由來保護其他公民免受一些較輕病症的權利呢?在新冠病毒毒性越來越弱的今天,我們必須要慎重地權衡入境自由和入境隔離的價值孰輕孰重。 須尊重權利 第二,任何公民權利都不能白白被犧牲。儘管我們承認,在兩害相權取其輕原則下,可以犧牲較次要的公民權利以保護較重要之權利。但是,這並不意味著較次要的公民權利就不值得尊重。著名法學家喬·范伯格(Joel Feinberg)舉過一個有名的例子:設想你在登山途中遇到一場突如其來的暴風雪,剛好你附近有一間小木屋可供避難。雖然,木屋主人對這建築和建築裡面的食物有財產權,但是,在暴風雪的緊急情況下,你的生命權比木屋主人的財產權更重要,所以你可以進去避難以及取用裡面的食物。儘管如此,當暴風雪已經過去,你還是有義務為自己的入侵行為向木屋主人提供解釋和合理的賠償。因為在兩害相權取其輕的抉擇下總會殘餘一些道德價值,即你需要對被犧牲者的權利表達應有的尊重。所以,即使為了保護公眾健康,政府也有義務補償那些付出犧牲的公民,以示對入境自由這項權利的尊重。 由此可見,政府僅僅考慮怎樣放寬入境隔離是並不足夠。我認爲對人權和自由有所承擔及尊重的政府,都需要考慮補償那些爲了公共健康而犧牲入境自由的公民。 尾聲 我提出以上的觀點,有人可能覺得這是個偽命題:既然明知道入境要被隔離並且要付出一定代價,他還選擇入境,那麼他就要為自己的選擇負責,所以要求他們支付入境隔離費用是合理的。我承認這個意見對於證明外國人入境隔離的合理性是有效,因為外國人的入境權有條件,這個條件是建立在外國人同意目的地的入境政策之基礎上。但是,本國公民的入境自由是他們自身的公民身份賦予的而非基於同意入境政策而獲得。 還有人可能會認為:如果侵犯公民入境自由需要政府做出補償,那麼疫情期間很多對自由的合理限制,比如疫情高峰時期的禁足、限聚等政策,最後也會訴諸於政府補償,這不可接受。我認為,政府之所以不需要為疫情高峰時期所制定的禁足及限聚政策作出補償是因為:被侵權的公民自身可以從這些限制中受惠,即生命權受到保障,這本身已經達到補償效果了。然而,對於入境被隔離的公民,很多人並不能從隔離政策中受惠,還要付出額外代價。他們中多數既不是病毒攜帶者又因為接種過疫苗而已經獲得對病毒的抗體。既然如此,制定入境隔離的政府就有義務補償這部分公民失去的權益。
Centre Co-Director Prof. Roger Chung Interviewed by TVB News

新聞透視 – 活著就好? Retrieved from YOUTUBE.COM (6 November 2022)
Legal and Ethical Challenges in the Post-COVID-19 Era (organized by Academia Sinica)

Date: 28 October 2022 (Friday) Time: 10:00 a.m. – 4:00 p.m. Venue: Online via Webex Meeting Programme Details: Please refer to the below flyer. Registration: Please click here Flyer: Please click here
香港要開展安樂死討論嗎? (信報「生命倫理線」專欄 17.10.2022)

在香港,安樂死合法化是一個若斷若續的話題,上月法庭一宗判案掀起小小注意。案件發生於2020年1月,58歲被告在住所燒炭殺死54歲患末期肺癌的太太。主審法官決定從寛,只判感化,但提了一句,這類悲劇不時發生,(香港)是否要考慮修例,處理在極端情況下如何照顧臨終病人的意願。法官說這要交由政策制定者及專家討論,由政府決定怎樣做。 《文匯報》跟進查詢,醫務衞生局回覆:「安樂死在大部分先進國家及地區均屬於非法行為,香港亦如是,且不符合醫護人員的專業守則。安樂死是一個非常複雜且具爭議性的議題,牽涉對醫學、社會、道德、倫理及法律等不同層面的影響,任何關乎生命的課題都必須慎重處理,政府現時並無計劃就安樂死合法化一事進行檢討或諮詢。」 香港大學防止自殺研究中心總監葉兆輝在一個電台節目表示,本港每年有900人輕生,獨居長者情況尤其值得關注,面對疫情,他們更缺乏支援, 一些有長期病患的長者不希望拖累家人而有輕生念頭。他認為應先改善社區醫療服務支援,才討論複雜的安樂死議題。我接受了電視台短訪,想法有點相似。我認為這不應孤立討論,須一併正視香港對末期病人的醫護照顧十分不足的問題。記者反覆問,香港怎樣開展安樂死合法化的討論。 「先改善服務」是合理回答,但並未直接回應問題。支持和同情安樂死合法化的人士會問,改善服務是漫漫長路,甚至遙不可及,為什麼不可以早些開展安樂死的討論?政府的立場不是遲些討論,乾脆是不應該考慮。再看醫務衞生局給文匯報的回覆,一個理由是「安樂死在大部分先進國家及地區均屬於非法行為,香港亦如是。」我看這是有點脆弱的理由。在先進國家及地區,近年安樂死合法化的進展可以說十分快。去年12月6日筆者在本欄的文章〈安樂死合法化悄然推進?〉提到,自2020 年初,全球抗疫,無暇理會其他醫療議題,但安樂死合法化運動在好些國家取得進展。這些幾乎無一例外是「先進國家及地區」。 數算安樂死或醫師協助自殺合法的國家及地區,通常會先想起荷蘭、比利時、瑞士等國以及美國俄勒岡等州。近年加拿大、澳洲多省、新西蘭、西班牙先後立法,今年葡萄牙緊隨其後。在法國,總理馬克龍上月宣佈將會展開全國大辯論,反思國民結束生命的權利,包括探索安樂死合法化的可能。德國和英國仍未有行動,但民間對安樂死合法化的討論一直活躍。所謂「先進國家及地區」,多數是西方國家,社會主流的價值觀是重視個人自主,傳統上反對安樂死的基督教信仰在世俗化社會日漸薄弱,因此說安樂死合法化容易成為趨勢。 討論「好死」 即使我們說「死亡自主權」屬於西方的個人主義和自由主義的價值觀,也未必能持久有力地長期把安樂死合法化的討論拒諸門外。在中國文化深植社會的台灣,民間時有合法化的呼聲;在內地亦有人提出討論,包括向人大會議提案。內地的問題是「安樂死」的概念含糊,時常籠統地混淆了病人拒絕接受(或要求撤除) 維生治療的基本權利。 對於安樂死合法化,筆者從醫生專業立場出發,始終有疑問,但覺得不妨公開討論。這是基於尊重多元觀點的想法。香港是一個已經很成熟的社會,與其每逢有悲劇發生才短暫地同情感慨,倒不如持續實質地討論「好死」的難題,而要認真討論「好死」,就不能漠視「安樂死合法化」的訴求。 開展討論不易。香港並沒有可供討論具爭議性的社會議題的開放平台,媒體對這議題並無持續的關注和興趣。這個議題也沒有推動者。政府不會主動諮詢安樂死合法化,也沒有受到壓力作公開諮詢;醫學界的主流立場很明確,不會贊成用安樂死作為為病人解除痛苦的手段;民間也沒有像歐洲等地的游說安樂死合法化的組織。 關於安樂死合法化的正反意見和理據,在香港多年來斷斷續續似有若無的討論中,其實也陳述得頗為清楚,但各自表述不會匯集成為方向性的共識。或者現在我們更需要的是調查研究,了解香港人「好死」和「不好死」的狀況,讓實況攤開。實證調查研究所得的發現,即使只是用於規劃和改善服務,包括服務的方式,也很有價值。 擔心誤用 我讀到一些數字:在1971年,香港的死亡人數約為18,600萬。2020年的死亡人數約51,330例。2019年,香港的癌症死亡人數為14,871人,約佔所有死亡人數的3成。回顧半世紀,香港的醫療水平有長足進步,但死亡的質素有沒有大幅改善?局部的提升是有的,例如紓緩醫學頗有發展,只是服務覆蓋的闊度和深度都不足。平心而論,在香港,「好死」大不易。 「好死」不易,是否就要以安樂死合法化作為紓解?筆者的疑問較多屬於「後果論」的範圍,擔心誤用、濫用和「滑坡式」(slippery slope) 的連環發展。 在一個明確反對安樂死合法化的生命倫理網頁BioEdge,近期有兩篇文章針對加拿大。自2016年通過Medical Assistance in Dying Act (MAiD)讓安樂死合法化至今,加拿大一再放寬準則,用者日增。在2021年,有10,064加拿大人使用安樂死去世,佔所有死亡人數3.3%。有調查研究人們要求使用MAiD的主要原因,發現第一位不是痛症,而是自覺失去了從事有意義活動的能力,其次是喪失日常生活的活動能力,第三才是疼痛。亦有不少患者說孤獨也是想安樂死的原因,又或者怕自己成為親人和或護理人員的負擔。新近加拿大更研究是否再放寛,把MAiD擴展到精神疾病患者,也開始有「長新冠」患者尋求安樂死,「滑坡」正在出現?
尊重自主與病人利益 (信報「生命倫理線」專欄 19.9.2022)
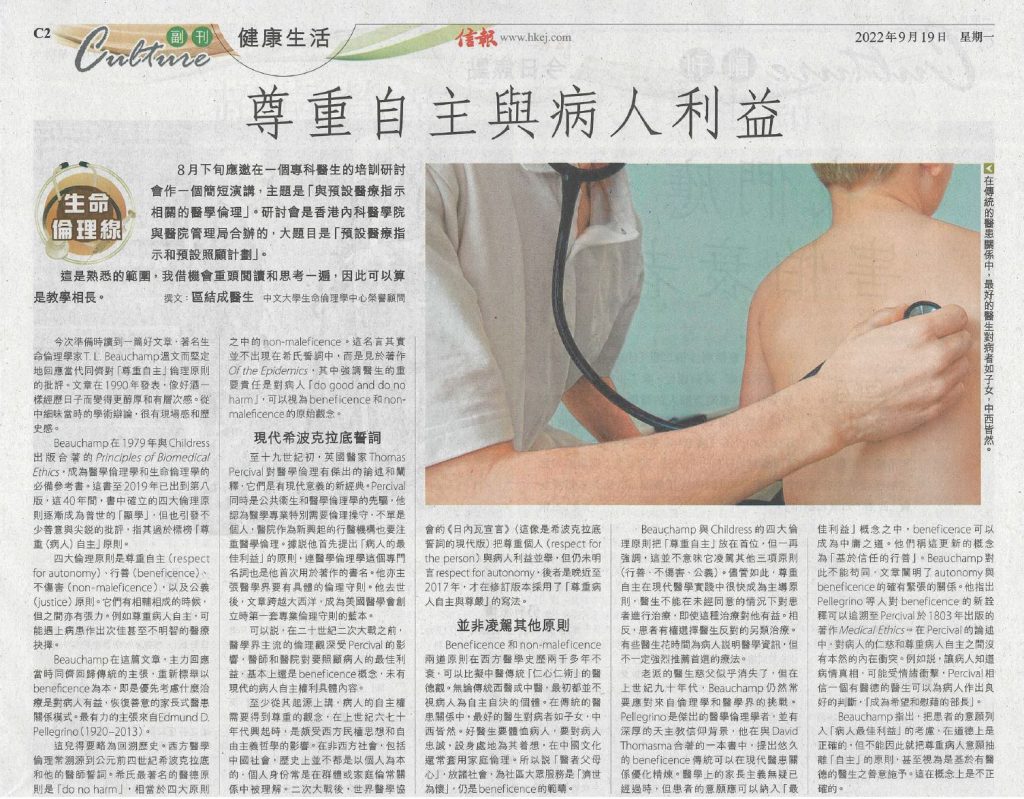
8月下旬應邀在一個專科醫生的培訓研討會作一個簡短演講,主題是「與預設醫療指示相關的醫學倫理」。研討會是香港內科醫學院與醫院管理局合辦的,大題目是「預設醫療指示和預設照顧計劃」。這是熟悉的範圍,我借機會重頭閱讀和思考一遍,因此可以算是教學相長。今次準備時讀到一篇好文章,著名生命倫理學家T. L. Beauchamp溫文而堅定地回應當代同儕對「尊重自主」倫理原則的批評。文章在1990年發表,像好酒一樣經歷日子而變得更醇厚和有層次感。從中細味當時的學術辯論,很有現場感和歷史感。 Beauchamp在1979年與Childress出版合著Principles of Biomedical Ethics,成為醫學倫理學和生命倫理學的必備參考書。這書至2019年已出到第8版,這40年間,書中確立的四大倫理原則逐漸成為普世的「顯學」,但也引發不少善意與尖銳的批評,指其過於標榜「尊重(病人)自主」原則。 四大倫理原則是尊重自主(respect for autonomy)、行善(beneficence) 、不傷害(non-maleficence) ,以及公義(justice)原則。它們有相輔相成的時候,但之間亦有張力。例如尊重病人自主,可能遇上病人作出次佳甚至不明智的醫療抉擇。 Beauchamp在這篇文章,主力回應當時同儕的回歸傳統的主張,重新標舉以beneficence為本,即是優先考慮什麼治療是對病人有益,恢復善意的家長式醫患關係模式。最有力的主張來自Edmund D. Pellegrino (1920-2013)。 這兒得要略為回溯歴史。西方醫學倫理常溯源到公元前4世紀希波克拉底和他的醫師誓詞。希氏最著名的醫德原則是「do no harm」,相當於四大原則之中的non-maleficence。這名言其實並不出現在希氏誓詞中,而是見於著作Of the Epidemics,其中強調醫生的重要責任是對病人「do good and do no harm」,可以視為beneficence和non-maleficence 的原始觀念。 現代希波克拉底誓詞 至十九世紀初,英國醫家Thomas Percival (1740-1904)對醫學倫理有傑出的論述和闡釋,是具有現代意義的新經典。Percival同時是公共衛生和醫學倫理學的先驅,他認為醫學專業特別需要倫理操守,不單是個人,醫院作為新興起的行醫機構也要注重醫學倫理。據說他首先提出「病人的最佳利益」(patient’s best interests) 的原則,連醫學倫理學這個專門名詞也是他首次用於著作的書名。他亦主張醫學界要有具體的倫理守則。他去世後,文章跨越大西洋,成為美國醫學會創立時第一套專業倫理守則的藍本。 可以說,在二十世紀二次大戰之前,醫學界主流的倫理觀深受Percival的影響,醫師和醫院對要照顧病人的最佳利益,基本上還是beneficence概念,未有現代的病人自主權利的具體內容。 至少從其起源上講,病人的自主權需要得到尊重的觀念,在六、七十年代興起時,是頗受西方民權思想和自由主義哲學的影響。在非西方社會,包括中國社會,歷史上並不都是以個人為本的,個人身份常是在群體或家庭倫常關係中被理解。二次大戰後,世界醫學協會的《日內瓦宣言》(這像是希波克拉底誓詞的現代版)把尊重個人(respect for the person) 與病人利益並舉,但仍未明言respect for autonomy,後者是晚近至2017年,才在修訂版本採用了「尊重病人自主與尊嚴」的寫法。 並非凌駕其他原則 Beneficence和non-maleficence兩道原則在西方醫學史歷兩千多年不衰,可以比擬中醫傳統「仁心仁術」的醫德觀。無論傳統西醫或中醫,最初都並不視病人為自主自決的個體。在傳統的醫患關係中,最好的醫生對病者如子女,中西皆然。好醫生要體恤病人,要對病人忠誠,設身處地為其著想,在中國文化還常套用家庭倫理。所以說「醫者父母心」,放諸社會,為社區大眾服務是「濟世為懷」,仍是beneficence的範疇。 Beauchamp與Childress的四大倫理原則把「尊重自主」放在首位,但一再強調,這並不意味它凌駕其他三項原則(行善、不傷害,公義)。儘管如此,尊重自主在現代醫學實踐中很快成為主導原則,醫生不能在未經同意的情況下對患者進行治療,即使這種治療對他有益。相反,患者有權選擇醫生反對的另類治療。有些醫生花時間為病人說明醫學資訊,但不一定強烈推薦首選的療法。 […]
淺談安全墮胎 (信報「生命倫理線」專欄 22.08.2022)

美國最高法院月前推翻了有近半世紀歷史 Roe v. Wade 案例所確立的女性墮胎選擇權,再次挑起如何在政治與宗教之間,權衡胎兒生命權與婦女生育自主(reproductive autonomy)的爭議。1973年Roe v. Wade 案在美國被視為女權及性別平等主義者爭取墮胎權利的重大里程碑,自60年代沿用的口號「我的身體、我的決定」折射出時代思潮,現代女性渴望能更獨立自主地掌控自己的身體。 生育自主權主張男女能夠自由地規劃生育,決定是否生育孩子,何時生育,是否使用人工生殖科技等。但相比之下,懷孕生育的決定對女性的影響要比男性大得多,也更需要深思熟慮,因為她是懷胎的當事人,懷孕與否可直接影響其受教育的時機、職場發展、社會參與和生涯規劃,間接也關乎身心健康。 本文從婦女生育自主出發,淺談所需的醫療服務,主要是及時的醫學諮詢和容易可及(accessible) 的安全人工流產(俗稱墮胎)服務。世界衛生組織長期關注不安全墮胎(unsafe abortion) ,視為嚴重的公共衛生問題。醫療服務是有限的資源,生育自主權亦並非絕對,而是可以受限制。各國家地區按宗教信仰、文化、政治的影響,制定相對寬鬆或嚴苛保守的墮胎政策。有地區開放墮胎合法化,容許孕婦在不受限制(包括非醫療理由)的情況下,依其意願進行手術。亦有地區禁止墮胎,即使胎兒患有嚴重畸形或女性被遭性侵強暴懷孕,均不是合法人工流產的理由。香港墮胎受到法律監管,尺度介於開放與保守之間,設定周數及醫療相關的規範。按照現行法定框架,手術必須24週前進行(24週後限於孕婦健康情況危急的例外情況),並且須基於為孕婦或胎兒的福祉著想,符合醫療健康需要才可進行。一般的社會經濟原因並不符合法定理由。 服務需要及時 醫療資源分配通常按照嚴重程度,優先處置較緊急或危險的病人,非緊急及非必要的狀況則須排期預約,有一定的輪候期。在性與生殖保健服務中,若孕婦出現突發情況,例如心肺功能衰竭,或胎兒健康惡化,可能施行緊急手術;常規的家庭計劃諮詢、避孕服務,一般的墮胎安排則屬於非緊急,需要專科預約。在疫情嚴重時期,醫管局須大幅減少或暫停非緊急服務,保留更多人手和設備治理緊急病人,是無可奈何的調整。可是,把墮胎納入為非緊急服務,會否忽視懷孕女性必須於24週前進行手術的需要?萬一因預約輪候而錯過合法最大週數的上限,怎麼辦?本地關注青少女的非牟利組織「青躍」在疫情期間接獲意外懷孕的求助個案飆升。當非緊急醫療服務被削,意外懷孕的女性就可能得不到及的安全合法的墮胎服務,因而沒有選擇。 即使疫情前,接觸合法墮胎管道並非容易。家庭計劃指導會(家計會)提供的墮胎服務僅適用於懷孕 10 週以內的孕婦。懷孕滿 10 至 24 週或患有其他疾病的孕婦不能到家計會進行人工流產。公立醫院服務輪候時間從來也很長,理論上私家醫院是選擇,但一般費用不菲。社會的最弱勢社群,包括年輕、少數種族和低收入女性,因而無法接受手術,承受巨大壓力。面對有限度的選擇,心急的婦女可能非情願地繼續懷孕,或是使用黑市服務、網購口服藥物,或到內地進行手術。疫情下後者更不可能。 公共衛生權利 不安全墮胎可以是很嚴重的公共衛生問題。 據世界衛生組織,每年全球因不安全墮胎而死亡的女性達3.9萬人,而且約700萬名婦女因不安全墮胎引起的併發症而住院接受治療。很多數據指出,嚴限性與生殖保健服務並不會減少墮胎需求,只會令女性得不到安全的手術及術後護理服務。假若墮胎手術於設備不完善或環境惡劣進行,發生嚴重併發症、醫療風險和死亡率比較高。報告數據亦發現有法律嚴格限制墮胎地區的孕產婦死亡率明顯高於限制較少的地區。 香港有很好的公共醫療安全網,日常不會視不安全墮胎為重要的議題。問題是,既然安全墮胎是一項基本公共衛生權利,是否一律將墮胎納入為非緊急服務問題實在值得深思。暫停非緊急服務其中原因是集中人手及資源用於治療危重新冠患者,緩和缺乏個人防護設備的壓力,並降低傳播風險。這種說法有點牽強。其一,暫停安全手術迫使有需要人士去不受規管的地方進行墮胎手術,有機會引發更嚴重的併發症而死亡,術後護理的醫療需求不比新冠患者低。其二,疫情給許多家庭帶來了巨大的經濟困難。因財政緊絀無法負擔養育孩子(或養不起更多孩子)而引起精神健康壓力是常見墮胎的原因。被迫生下來的孩子的身心成長發展充滿不確定性,對家庭、孩子、與社會有著長遠的未知影響。其三,周旋於墮胎選擇的壓力不可忽視。主動選擇墮胎的女性亦都掉落自責、歉疚的漩渦,嚴重患者更會出現墮胎後症候群(post-abortion syndrome),需要長時間輔導及治療。 疫情爆發揭示我們醫療系統有許多壓力弱點,也凸顯了墮胎服務層面上的脆弱性。政府應更積極改善性與生殖健康,減少影響女性獲得安全避孕與墮胎的屏障,對於減低不安全墮胎有關的負面健康後果,亦會有良好作用。 click here to download pdf Click here to download image
疫情下的臨終關懷與陪伴 (信報「生命倫理線」專欄 25.07.2022)

對於臨終的病人,最後一段時間本來就是難過的。同樣,對於親人,失去至親的悲哀之情,可以是痛徹心扉的,需要關懷和梳理。然而,在疫情之下,家屬受限於種種嚴格的防疫措施,最嚴厲的時期甚至無法親身舉辦和出席逝去親人的葬禮。這意味著他們被剝奪了最後的表達哀傷的機會和權利。不能與彌留的親人近距離肌膚接觸,來不及悲傷和哀思,亦沒有機會好好宣洩離別的情感,這種種情況都會為家屬帶來精神創傷和遺憾。 2022年3月,上海爆發新一波新冠疫情,浦東新區是最嚴重的地區之一。該地區的長航醫院在2015年被評為「上海市癌痛規範化治療示範病房」,其專業的臨終關懷病房在疫情爆發後一直堅持運轉。醫護人員在防疫封控下仍盡可能地為癌症患者提供優良的照護服務,但正如腫瘤科醫生張琇文所說,「無論我們多麽用心地照顧病人,都比不上他們自己家人的陪護所能帶來的安慰」。據張醫生回憶,患者中有一位年紀很大的老先生,癌症晚期,聽力受損,妻子每天陪伴在側,幾十年從未分開過。但由於此次疫情嚴重和封控措施,老先生的妻子無法到醫院陪護。從此,老先生情緒低落、焦慮、對醫護人員愛答不理、抗拒接受任何治療和照護,最後甚至出現了用頭撞床的自殘傾向。 在香港,臨終患者和家屬因阻隔而產生的悲傷也同樣存在。據一位來自伊利沙伯醫院的專科醫生Helen描述,在照護確診患者期間,讓她最為感觸的,是一位患有癌症末期的男病人,他唯一的臨終心願就是在家人的陪伴下走完人生最後一程。惟因疫情管控,家人無法相伴在側,在他彌留之際,只能隔著玻璃互相道別,最終孤單離世。疫情下患者與親屬之間這種肉身、觸感、以及生死間的阻障,給他們造成了或許一生都無法彌補的創傷、悲痛和遺憾。 意義重大 臨終陪伴不止是人道需要。對於臨終患者來説,家庭往往是他們的精神支柱和信心來源。筆者在與晚期癌症病人及家屬的訪談中曾瞭解到,大多數受訪者認爲家庭的適度參與和陪伴可以為病患減輕心理負擔和精神壓力,提高他們與病魔抗爭的自信心,增加安全感。多個研究也表明,陪伴和相處能夠增進家庭間的溫情,有效地提高患者有限的生命質量,維護他們的死亡尊嚴。然而,疫情防控安排破壞了家庭内親人之間的情感連結,忽略了臨終患者情感需求,患者感受到更多的是家庭分离而带来的强烈的情感痛苦、孤独死亡的無力和恐懼、以及無法表達的告别。 在生命末期階段,癌症患者往往面臨著複雜的臨終醫療選擇問題,例如是否使用呼吸機、是否插管、是否進行心肺復蘇等等。無論是從西方生命倫理學尊重自主(Respect for Autonomy)原則的角度,還是從中國傳統文化中的儒家思想來說,倫理和實踐上都鼓勵患者積極參與到醫療決策中,與家屬分享自己的想法和願望,這也是預設照顧計劃(Advance Care Planning)的重要目的,為日後制定預設醫療指示(Advance Directive)做充分準備。但疫情影響了患者與家屬間原本的緊密互動,兩者之間缺乏有效及時的交流。 當家屬無法如往常一樣探視,或是只能通過視訊與患者進行簡單短暫的溝通,他們也就無法實時觀察患者的狀態和病情的發展。同時,患者也沒有足夠的時間和機會向家屬表達以及討論自己的醫療意見,醫療自主權不能得到充分行使,或使患者在臨終醫療選擇方面由於家庭的缺失而感到孤立無援。 須再思考 在類似「新冠」這種緊急公共衛生事件中,喪親者群體通常會出現嚴重的哀傷反應,而這類哀傷反應具有突發性和非預期性。香港大學「賽馬會安寧送」計劃(Jockey Club End-of-Life Community Care Project)曾於2020年分析了422份關於疫情對喪親之痛的影響的網上問卷。研究結果指出,疫情下的喪親者主要呈現出抑鬱、焦慮、臨床相關的長期悲傷和創傷後壓力這四大症狀。一方面,家屬由於擔心疫情威脅患者生命及自身被感染,久而久之會產生焦慮、無奈、甚至憤怒的情緒。另一方面,防控政策的實施讓許多家屬無法在患者臨終之時陪伴在身邊,甚至無法在患者離世前見到最後一面,使得家屬在事後長期懷有遺憾、失落、後悔、自責等負面情绪,影響日後生活。 當疫情爆發,醫護人員照顧臨終病人非常困難。疫情的負面影響是多方面的:醫療設備和床位短缺,人手不足、工作時間長、工作量驟增、身心俱疲等,都成為問題。就臨終關懷中對於心理和靈性的照顧層面來說,醫護人員在疫情這一特殊階段很難提供細膩的、完善的全人及全家關懷的照護模式。舉例來說,就香港最近一波爆發的疫情而言,香港在近5個月的時間裏累計報告約121萬陽性確診個案及近9000宗死亡個案,大量的急診患者和死亡個案使香港公立醫療系統的急症室不堪重負。前線醫護人員冒著自身可能被感染的風險,仍需沒日沒夜地奔波忙碌。然而,如醫管局員工陣線主席陳國誠先生所說,「比起工作量,更折磨的是,面對這麼大量的病患,作為醫護人員卻不能提供最好的服務給他們,這是大家內心都有的痛苦和無奈」。除此以外,他們還要面對和承受很多逝者在疫下無法得到善終的現實、哀傷和無奈。 疫情至今已有兩年多的時間,然而每當疫情爆發之時,防控措施所帶來的限制仍會令很多患者和家屬措手不及,醫護人員仍需在危險的環境中與時間賽跑、與死神鬥爭,臨終的關懷與陪伴也無法得到如常支援。長期來看,疫情所衍生的次生災害,如防控安排給臨終患者和其家屬帶來的身心損害,可能超過病毒本身所帶來的傷害。筆者在寫這篇文章的時候,新一波疫情似乎再度掀起,政府剛換屆,會否再次收緊防疫措施?在下一波,相關措施的制定和執行不應該是冷酷無情、一成不變的,而是應該儘量體現出對人性的溫情和對倫理的關注。疫情下仍得善終是臨終患者的價值追求,陪伴和告別是家屬表達關懷與愛意的最後機會,提供細膩完善的臨終照護服務應是醫護人員的共同目標,也是管理當局的責任。因此,如何在抗疫的基礎上還能兼顧人文關懷,對於決策者並非一個可有可無的問題。



